Описание
- снимите с пострадавшего очки;
- ближнюю к вам руку поместите под прямым углом к телу пострадавшего и согните её в локте рядом с головой ладонью вверх;
- вторую (дальнюю) руку пострадавшего переместите на вашу сторону и приложите её тыльную сторону ладони к (ближнему к вам) уху пострадавшего, придерживайте её;
- свою свободную руку просуньте под колено противоположной (дальней от вас) ноги пострадавшего и приподнимите её, не отрывая ступню от земли;
- потяните за эту приподнятую ногу на себя и уложите пострадавшего на бок;
- подтяните согнутую ногу пострадавшего к животу и проверьте, что пострадавший лежит устойчиво, а нижняя его рука свободна;
- слегка запрокиньте его голову (это раскроет его дыхательные пути).
Существуют различные варианты бокового стабильного положения, каждый из которых должен обеспечивать положение тела пострадавшего на боку, свободный отток рвотных масс и секретов из ротовой полости, отсутствие давления на грудную клетку (Рис. 19):
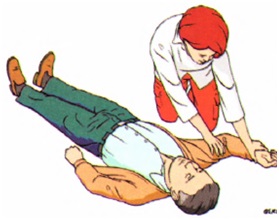
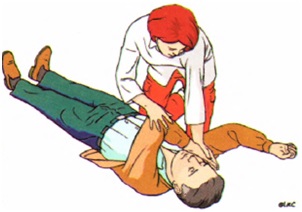
Рис. 19. Этапы придания пострадавшему устойчивого бокового положения
1. снять с пострадавшего очки и положить их в безопасное место;
2. опуститься на колени рядом с пострадавшим и убедиться, что обе его ноги выпрямлены;
3. ближнюю к спасателю руку пострадавшего отвести в сторону до прямого угла к туловищу и согнуть в локтевом суставе таким образом, чтобы ладонь ее оказалась повернутой кверху (Рис.19а);
4. вторую руку пострадавшего переместить через грудь, а тыльную поверхность ладони этой руки удерживать у ближней к спасателю щеки пострадавшего (Рис.19 б);
5. второй рукой захватить дальнюю от спасателя ногу пострадавшего чуть выше колена и потянуть ее кверху так, чтобы стопа не отрывалась от поверхности (Рис.19в);
6. удерживая руку пострадавшего прижатой к щеке, потянуть пострадавшего за ногу и повернуть его лицом к спасателю в положение на бок;
7. согнуть бедро пострадавшего до прямого угла в коленном и тазобедренном суставах, чтобы сохранить дыхательные пути открытыми и обеспечить опок секретов, отклонить голову пострадавшего назад. Если необходимо сохранить достигнутое положение головы, поместить руку пострадавшего под щеку (Рис19г);
Если Вы подозреваете повреждение позвоночника, но надо оставить пациента, положите его в модифицированное устойчивое боковое положение.
Выпрямите его руку над головой, а тело поверните так, чтобы голова лежала на выпрямленной руке. Это положение HAINES (англ. high arm in endangered spine) (Рис.20)
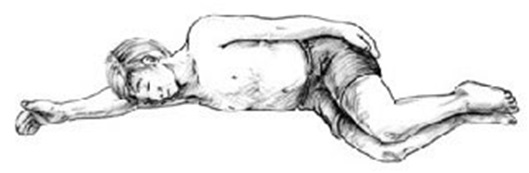
Рис. 20. Положение HAINES
Проверять наличие нормального дыхания каждые 5 мин; Перекладывать пострадавшего в боковое стабильное положение на другом боку каждые 30 мин во избежание синдрома позиционного сдавления.
Цель и принципы придания пострадавшим оптимальных положений тела
После оказания помощи и устранения опасности для жизни пострадавшего до прибытия скорой медицинской помощи ему следует придать оптимальное положение тела, обеспечивающее комфорт, уменьшающее степень страданий и не усугубляющее нарушения жизненно важных функций. Оптимальное положение определяется характером повреждений у пострадавшего и удобством для него.
Оптимальные положения тела пострадавшего с травмами груди, живота, таза, конечностей, с потерей сознания, с признаками кровопотери
Пострадавшему с травмой груди предпочтительно расположиться в полусидячем положении с наклоном туловища на пораженную сторону груди. Для этого пострадавшего можно опереть о стену, автомобиль и т.д.
Пострадавшему с подозрением на травму живота и таза лучше находиться в положении лежа на спине с полусогнутыми и разведенными ногами. Под колени подкладывается импровизированная опора – сумка, свернутая одежда.
Пострадавшему с травмами конечностей придается удобное положение, при котором он испытывает меньше страданий от имеющихся повреждений.
Пострадавшему без сознания необходимо придать устойчивое боковое положение.
Пострадавший с сильным наружным кровотечением или признаками кровопотери должен находиться в положении лежа на спине с приподнятыми ногами, под которые подкладываются сумки или одежда.
Пострадавший с подозрением на травму позвоночника должен располагаться на твердой ровной поверхности.
Пострадавших с тяжелыми травмами желательно укутать подручными средствами – одеждой, одеялом и т.д. При наличии спасательного изотермического покрывала (входит в состав аптечки для оказания первой помощи работникам), необходимо укутать им пострадавшего серебристой стороной внутрь, оставив свободным лицо.
Способы контроля состояния пострадавшего, находящегося в сознании, без сознания
До прибытия скорой медицинской помощи необходимо контролировать состояние пострадавшего и оказывать ему психологическую поддержку. Самым простым способом контроля состояния пострадавшего является диалог. В ходе общения с пострадавшим можно выяснить его жалобы. У пострадавших в бессознательном состоянии следует периодически проверять признаки дыхания. Обязательно выполнение периодического внешнего осмотра на предмет начавшегося или возобновившегося кровотечения и контроля наложенных
повязок или жгутов. Кроме того, следует осуществлять наблюдение за окружающей обстановкой для своевременного устранения возможных опасностей.
Вопрос про прекардиальный удар возникает настолько часто, что обойти эту тему не получится. На уроках ОБЖ, на фотографиях с обучения первой помощи и инструктажах наши сограждане старательно лупят “максима” по грудной клетке. И он, о чудо, оживает.
К сожалению, гайды против.
Историческая справка из Википедии.В начале 1970-х прекардиальный удар официально появился в медицинской литературе благодаря ученым из Гарвардского университета – они опубликовали отчет о доработке техники удара, известной еще с 1920-х, в Медицинском журнале Новой Англии. Суть метода – нанесение сильного резкого удара по грудине. Удар наносится нижней поверхностью кулака по грудине выше мечевидного отростка на 2–3 см.В это же время в США был зарегистрирован любопытный случай: медики везли пациента с нестабильным сердечным ритмом в отделение коронарной терапии. Во время транспортировки машина на большой скорости случайно наехала на “лежачего полицейского”. После сильной встряски у пациента восстановился нормальный сердечный ритм.После еще нескольких успешных случаев применения прекардиального удара, техника распространилась в больницах и на скорых.
Обратите внимание, что прекардиальный удар не рассматривался как способ оказания помощи любому пациенту с сердечными проблемами. Тем не менее, таинственным образом этот метод перекочевал из реанимационной машины в алгоритмы первой помощи. Вы можете встретить его во многих методичках, плакатах и на обучениях.
Давайте обратимся к гайдам. Смотрим актуальные методические рекомендации Национального совета по реанимации:“Алгоритм действий в случае выявления ритма, подлежащего дефибрилляции.Если остановка кровообращения произошла в ситуации, когда пациент подключен к монитору, но рядом нет дефибриллятора, то реанимационные мероприятия можно начать с нанесения одного прекардиального удара. Других показаний к применению прекардиального удара не существует!”
Тут все понятно без дополнительных комментариев.
Посмотрим, что рекомендуют там у них “за океаном”. В актуальных гайдлайнах Американской ассоциации сердца написано, что хоть и зарегистрированы единичные случаи успешного применения метода, согласно двум крупным исследованиям 2007 и 2009 года, он показал свою неэффективность в 98,8% случаев (79 из 80 пациентов) и в 98,7% случаев (153 из 155 пациентов) соответственно.
Ссылки на исследования:https://www.ncbi.nlm.nih.gov/pubmed/17338709https://www.ncbi.nlm.nih.gov/pubmed/18952350
Цитата из гайдлайна Американской ассоциации сердца:“The precordial thump should not be used for unwitnessed out-of-hospital cardiac arrest (Class III, LOE C). The precordial thump may be considered for patients with witnessed, monitored, unstable ventricular tachycardia including pulse-less VT if a defibrillator is not immediately ready for use (Class IIb, LOE C), but it should not delay CPR and shock delivery.”
То есть за океаном тоже предлагают использовать прекардиальный удар только для пациентов под монитором в случаях, когда нужен дефибриллятор, но его нет.
Подведем итоги. Прекардиального удара нет и не может быть в рамках оказания первой помощи. Его использование оправдано только в следующих условиях:– пациент подключен к монитору,– у пациента выявлен ритм, подлежащий дефибрилляции,– отсутствует дефибриллятор.
Прекардиальный удар – исключительно врачебная процедура. Ее нужно применять не от хорошей жизни, а как последнюю надежду помочь при отсутствии современного оборудования.
Наверняка все знают, что шкала Глазго состоит из трех тестов, оценивающих реакцию на открывание глаз (eye response), речевые реакции (verbal response) и двигательные реакции (motor response).
Чтобы применять шкалу на практике для оценки состояния пострадавшего, вам нужно заучить все вопросы тестов с баллами и мучительно пытаться вспоминать их в критической ситуации или хранить у сердца табличку, чтобы всегда была под рукой.
Мы хотим рассказать о некоторых хитростях, которым практикующие парамедики в США обучают новичков.
Самое важное, что нужно запомнить о шкале Глазго: у мертвого человека 3 балла по ШГК, не ноль! Это выглядит не совсем интуитивно, но так уж она устроена. В идеальном мире, наверно, нужно было бы начинать отсчет с нуля и получать варианты с 0 до 12, но имеем что имеем – с 3 до 15.
Итак, запомнили: худшее состояние – 3 балла, лучшее – 15 баллов.
Теперь запоминаем ряд цифр: 1, 2, 3, 4, 5, 6. Три вопроса и три оценки.
Три вопроса:1) Глаза?2) Речь?3) Тело?
Три оценки:4) Глаза получают максимум 4 балла.5) Речь получает максимум 5 баллов.6) Тело получает максимум 6 баллов.
То есть 1-2-3-4-5-6, легко запомнить.
А теперь, чтобы было проще практиковаться, оценивайте состояние не одним числом (15 по ШКГ), а тремя группами чисел – Г4 (глаза), Р5 (речь), Т6 (тело). Или по-английски E4 (eyes), V5 (verbal), M6 (motor).
Если человек в полном сознании, то это E4, V5, M6. Ударился головой, выглядит потерянным? Глаза открыты, целенаправленные движения, и только с речью проблемы – отнимаем 1 балл из речевого теста, и потерянный парень получает E4, V4, M6.
С крайними состояниями все просто. Глаза открыты? Получай 4. Если нет, получай 1. То же с остальными двумя тестами. С пограничными состояниями чуть сложнее, оцениваем их по чеклисту:
– Глаза открыты? (максимум 4 балла)1 – Глаза не открываются, что бы я ни делал.2 – Глаза открываются, если я причиняю боль.3 – Глаза открываются, когда зову его по имени.4 – Глаза просто открыты.
– Он нормально говорит? (максимум 5 баллов)1 – Не говорит вообще.2 – Произносит звуки.3 – Произносит слова.4 – Говорит, но спутанно.5 – Говорит нормально.
– Может двигаться? (максимум 6 баллов)1 – Не двигается, что бы я ни делал.2 – Конечности разгибаются, если я причиняю боль.3 – Конечности сгибаются, если я причиняю боль.4 – Конечности пытаются отклониться от точки воздействия боли.5 – Конечности пытаются приблизиться к точке воздействия боли.6 – Двигается самостоятельно.
Как быть, когда нет возможности оценить какой-то из параметров? Например, как проверить речь у интубированного пациента? Или движения глаз у пострадавшего с поврежденным лицом? Парамедики в США используют модификаторы, например, “E1c” (“c” = closed) для пострадавшего с закрытыми глазами или “V1t” (“t” = tube) для интубированного. Общая оценка может выглядеть как “5tc” по ШКГ, если глаза закрыты из-за отека (E1), речи нет из-за интубации (V1), а аномальное сгибание конечностей получает M3.
А вообще новичков-парамедиков в США обычно просят не использовать цифры шкалы в первый год работы (если под рукой нет таблички), пока оценка не начнет высчитываться на автомате, чтобы не терять драгоценное время работы с пациентом на математику. То есть, достаточно передать в госпиталь простые пограничные значения цифрами – 3 или 15 по ШКГ, а остальное сказать как есть словами, например, “глаза закрыты, речи нет, отдергиват руку от боли”.
Практикующие парамедики в США обычно выделяют всего несколько важных значений по ШКГ, которые часто встречаются.1) ШКГ 3 – полное отсутствие реакций.2) ШКГ 15 – ясное сознание, глаза открыты, нормальные речь и движения. Кстати, 73% пациентов, к которым выезжали парамедики из исследования https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3088371/, были в ясном сознании.3) ШКГ 14 – еще одно частое состояние, когда пострадавший немного потерян. Возможные причины: деменция, интоксикация, сотрясение мозга.4) ШКГ 13 – Говорит несвязно.5) ШКГ <8 – пострадавший не говорит, глаза закрыты, сохранились базовые реакции на боль.
Не забывайте самое главное:
1-2-3-4-5-6,1 – глаза до 4 баллов,2 – речь до 5,3 – тело до 6.
Мероприятия, выполняемые после прекращения сердечно-легочной реанимации. Устойчивое боковое положение
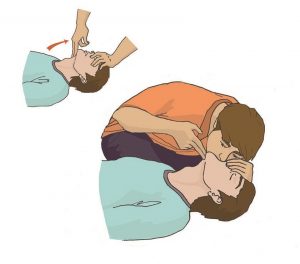
В случае появления самостоятельного дыхания у пострадавшего с отсутствующим сознанием (либо если у пострадавшего, внезапно потерявшего сознание, изначально имелось дыхание) ему необходимо придать устойчивое боковое положение. Для этого необходимо выполнить следующую последовательность действий:
Расположить ближнюю руку пострадавшего под прямым углом к его телу
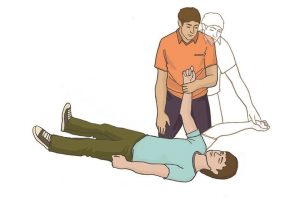
Дальнюю руку пострадавшего приложить тыльной стороной ладони к противоположной щеке пострадавшего, придерживая ее своей рукой
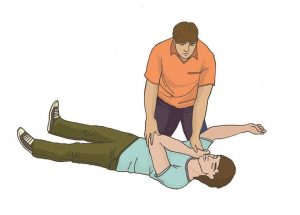
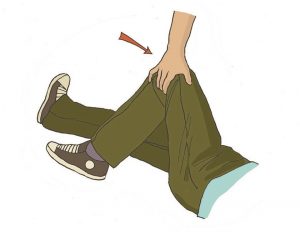
После этого согнуть дальнюю от себя ногу пострадавшего в колене, поставить ее с опорой на стопу, надавить на колено этой ноги на себя (в указанном на рисунке направлении) и повернуть пострадавшего.
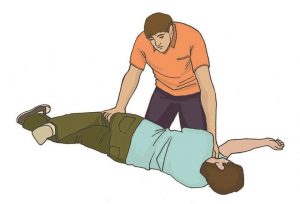
После поворота пострадавшего набок слегка запрокинуть его голову для открытия дыхательных путей и подтянуть ногу, лежащую сверху, ближе к животу
В результате описанных выше действий пострадавший будет находиться в положении, изображенном на рисунке ниже. Необходимо наблюдать за его состоянием до прибытия бригады скорой медицинской помощи, регулярно оценивая наличие у него дыхания.
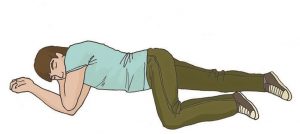
Устойчивое боковое положение – оптимальное положение пациента
Существует несколько вариантов оптимального положения пациента, каждый из которых имеет свои преимущества. Нет универсального положения, пригодного для всех пострадавших. Положение должно быть устойчивым, близко к этому боковое положение с опущенной головой, без давления на грудную клетку, для свободного дыхания. Существует следующая последовательность действий по размещению пострадавшего в устойчивое боковое положение:
• Снять очки с пострадавшего.
• Встать на колени рядом с пострадавшим и убедиться, что обе ноги выпрямлены.
• Уложите ближайшую к вам руку пациента под прямым углом к туловищу, согнув локоть так, чтобы ладонь была направлена вверх.
• Перекиньте дальнюю руку поперек груди, прижав тыльную сторону его ладони к щеке пострадавшего с вашей стороны.
• Свободной рукой согните дальнюю от вас ногу пострадавшего, взяв ее несколько выше колена и не отрывая его стопу от земли.
• Придерживая его руку, прижатую к щеке, потяните дальнюю ногу, чтобы повернуть пострадавшего к вам на бок.
• Отрегулируйте верхнюю ногу так, чтобы бедро и колено были согнуты под прямым углом.
• Наклоните голову назад, чтобы убедится, что дыхательные пути остаются открытыми.
• Если необходимо держать голову наклоненной, уложите ее щекой на ладонь его согнутой руки.
• Регулярно проверяйте наличие дыхания.
Если пострадавший должен находиться в данном положении в течение больше чем 30 минут, его поворачивают на другой бок, чтобы уменьшить давление на нижнюю руку.
В большинстве случаев оказание неотложной помощи в госпитале связано с обмороками и падениями. В таких случаях вначале также необходимо провести осмотр по описанному выше алгоритму. По возможности помогите вернуться пациенту обратно в кровать. В карте больного необходимо сделать запись о том, что пациент упал, при каких условиях это произошло и какая помощь была оказана. Данная информация поможет врачу подобрать лечение, которое предупредит или снизит риск обмороков и падений в дальнейшем.
Другая распространенная причина, требующая неотложной помощи, – респираторные нарушения. Их причиной могут быть бронхиальная астма, аллергические реакции, легочная эмболия. При осмотре по указанному алгоритму необходимо помочь пациенту справиться с беспокойством, подобрать нужные слова, чтобы успокоить. Чтобы облегчить дыхание пациента, поднимите изголовье кровати, используйте кислородные подушки, маски. Если пациенту удобнее дышать, находясь в положении сидя, будьте рядом, чтобы предотвратить возможное падение. Пациента с респираторными нарушениями необходимо направить на рентгенографию, измерить у него уровень артериальных газов, провести ЭКГ и подсчитать ЧДД. История болезни пациента и причины госпитализации помогут установить причины нарушений дыхания.
Анафилактический шок– разновидность аллергической реакции. Это состояние также требует неотложной помощи. Некупированная анафилаксия ведет к бронхоконстрикции, циркуляторному коллапсу, смерти. Если пациенту в момент приступа переливают кровь или плазму, необходимо немедленно прекратить их подачу и заменить на соляной раствор. Далее нужно поднять изголовье кровати и провести оксигенацию. Пока один человек из медперсонала следит за состоянием пациента, другой должен подготовить адреналин для инъекции. Также для лечения анафилаксии можно использовать кортикостероиды и антигистаминные препараты. Больному, страдающему такими серьезными аллергическими реакциями, необходимо всегда иметь при себе ампулу с адреналином и браслет с предупреждением о возможной анафилаксии или памятку для врачей «Скорой помощи».
Есть много причин, по которым человек может потерять сознание. История болезни пациента и причины госпитализации несут в себе информацию о природе данного нарушения. Лечение для каждого подбирается строго индивидуально, исходя из причин потери сознания. Некоторые из этих причин таковы:
• прием алкоголя или наркотиков: чувствуете ли вы запах алкоголя от пациента? Есть ли явные признаки, симптомы? Какова реакция зрачков на свет? Поверхностное ли дыхание? Реагирует ли пациент на налоксон?
• приступ (апоплексический, сердечный, эпилептический): были ли приступы раньше? Испытывает ли пациент моче– или кишечное недержание?
• метаболические нарушения: страдает ли пациент почечной или печеночной недостаточностью? Есть ли у него сахарный диабет? Проверьте уровень глюкозы в крови. Если пациент находится в состоянии гипогликемии, определите, не требуется ли ему внутривенное введение глюкозы;
• черепно-мозговая травма: пациент перенес только что черепно-мозговую травму. Помните, что у пожилого пациента может возникнуть субдуральная гематома через несколько дней после ЧМТ;
• инсульт: при подозрении на инсульт следует провести компьютерную томографию мозга;
• инфекция: есть ли у пациента признаки или симптомы менингита или сепсиса.
Помните, что потеря сознания всегда очень опасна для пациента. При этом необходимо не только оказать первую помощь, провести дальнейшее лечение, но и оказать эмоциональную поддержку.
Обструкция дыхательных путей инородным телом (удушье)– редкая, но потенциально устранимая причина случайной смерти.
– Проведите пять ударов по спине следующим образом:
• Встаньте сбоку и немного позади пострадавшего.
• Поддерживая одной рукой грудную клетку, наклоните пострадавшего, чтобы вышедший из дыхательных путей объект скорее выпал бы из полости рта, чем попал обратно в дыхательные пути.
• Сделайте около пяти резких ударов между лопатками основанием ладони другой руки.
– После каждого удара отслеживайте, произошло ли уменьшение обструкции. Обращайте внимание на эффективность, а не количество ударов.
– Если пять ударов по спине не дали эффекта, проведите пять абдоминальных толчков следующим образом:
• Встаньте позади пострадавшего и обхватите его руками в верхней части его живота.
• Наклоните пострадавшего вперед.
• Сожмите одну руку в кулак и установите его на область между пупком и мечевидным отростком пострадавшего.
• Захватив свой кулак свободной рукой, сделайте резкий толчок в направлении вверх и внутрь.
• Повторяйте указанные действия до пяти раз.
В настоящее время освоение технологии сердечно-легочной реанимации осуществляется посредством симуляционного обучения (симуляция – от лат. Simulatio – «притворство», ложное изображение болезни или отдельных ее симптомов) – создания учебного процесса, при котором обучаемый действует в имитированной обстановке и знает об этом. Самые главные качества симуляционного обучения – полнота и реалистичность моделирования его объекта. Как правило, самые большие пробелы выявляются в области осуществления реанимации и ведения пациента в экстренных ситуациях, когда время для принятия решения сводится к минимуму, и на первый план выступает отработанность действий.
Данный подход дает возможность приобрести необходимые практические и теоретические знания, не нанося урон здоровью человека.
Симуляционное обучение позволяет:научить работать в соответствии с современными алгоритмами оказания неотложной помощи, вырабатывать командное взаимодействие и координацию, повысить уровень выполнения сложных медицинских манипуляций, оценить эффективность собственных действий. При этом система обучения построена на методе получения знаний «от простого к сложному»: начиная от элементарных манипуляций, заканчивая отработкой действий в имитированных клинических ситуациях.
Класс имитационного обучения должен быть оснащен приборами, используемыми в неотложных состояниях (дыхательная аппаратура, дефибрилляторы, инфузионные помпы, реанимационные и травматические укладки и др.) и системой симуляции (манекены различных поколений: для отработки первичных навыков, для имитации элементарных клинических ситуация и для отработки действий подготовленной группы).
В такой системе при помощи компьютера как можно более полно имитируются физиологические состояния человека.
Все наиболее сложные этапы каждым учащимся повторяются как минимум 4 раза:
• на лекции или семинарском занятии;
• на манекене – показывает преподаватель;
• самостоятельное выполнение на тренажере;
• учащийся видит со стороны своих сокурсников, отмечает ошибки.
Гибкость системы позволяет применять ее для обучения и моделирования множества ситуаций. Таким образом, симуляционную технологию образования можно считать идеальной моделью для обучения оказанию помощи на догоспитальном этапе и в стационаре.
Кроме ошибок чисто медицинских (лечебно-диагностических, тактических и др.), принято отмечать и ошибки деонтологические. Под ними понимают нарушение правил взаимоотношений между врачом и больным, а также между врачами одного или смежных лечебных учреждений (к сожалению, бывает и такое!), а также общих этических норм.
Предлагая новую систему работы диспетчерской, В.М. Тавровский рекомендовал совершенно иной алгоритм диалога. Диспетчер должен взять инициативу «в свои руки», а сделать это можно, дав понять вызывающему, что проблем с приемом вызова нет. Понятно, что при вызове на улицу или в квартиру информация о больном не может быть одинаковой. После сообщения о принятия вызова дается рекомендация, например: «Усадите (уложите) больного, дайте нитроглицерин, при отсутствии эффекта повторите через 3–5 минут». Теперь время ожидания не будет столь томительным. Если диспетчер не уверен в необходимости приезда «Cкорой помощи», он переключает вызывающего на старшего врача, который не просто отказывает в выезде бригады, но дает совет по ведению больного и рекомендует, куда нужно обратиться.
Итак, если вызов принят, бригада поехала к больному. Прибыв на место, медицинский работник ни в коем случае не должен начинать разговор с недовольства: почему не встретили, зачем вызвали, мы ехали через весь город, вы не нашего района, этаж 9-й, а лифт не работает и т. д. Весь этот «словесный мусор» сразу создаст барьер и помешает выполнению главной задачи: поставить правильный диагноз и в соответствии с ним оказать адекватную помощь.
Особо следует остановиться на ситуации, когда помощь приходится оказывать на улице, на предприятии (на рабочем месте), в других подобных пунктах (магазин, салон общественного транспорта, подземный переход) – словом, везде, где находится человек, ему может потребоваться экстренная медицинская помощь. Самое лучшее, что можно посоветовать в данной ситуации, – не обращать внимание на окружающих и уверенно делать свое дело. Не вступать в дискуссии, не отвечать на реплики. Это отвлекает от работы, пусть даже замечания покажутся оскорбительными. Будьте выше этого. Необходимо как можно быстрее довести состояние больного до транспортабельного, взять его в машину и уехать с этого места (если речь идет об улице). После этого всякий интерес у окружающих пропадет.
Вопрос о госпитализации больного из общественного места решается однозначно – оставлять его на улице нельзя. Но если вы еще не знаете, куда нужно госпитализировать, можно отъехать за угол, остановиться, закончить осмотр, если вы не успели сделать это раньше, и связаться с бюро госпитализации.
Для больного и его родственников госпитализация – это если не трагедия, то в любом случае беда, особенно если речь идет о молодом человеке, у которого подозревается (или диагностирована) острый коронарный синдром (ОКС). Ведь еще вчера пациент вел активный образ жизни, а сегодня он вынужден лежать, сократив свою активность до минимума.
Нужно понять состояние больного. Здесь не нужны никакие «страшилки». Эффект от них будет противоположен ожидаемому.
Даже если врач уверен в диагнозе ОКС и видит, что больной боится этого диагноза, как приговора, можно сказать ему, что инфаркта пока нет, есть лишь его угроза, а чтобы он не развился, нужно выполнять то-то и то-то. После такого разговора можно надеяться, что больной будет выполнять ваши рекомендации и по лечению, и по необходимости транспортировки на носилках. Как правило, у «Cкорой» своей «рабочей силы» либо нет, либо ее недостаточно: в бригаде в основном женщины. При решении о госпитализации нередко возникает такой диалог:
– Ищите мужчин, у нас некому нести!
– У нас тоже некому. У вас есть шофер, мы ему заплатим!
– Он не может бросить машину!
Словесный поединок, как правило, ни к чему не приводит. Попробуйте начать разговор по-другому: «Больного нужно нести на носилках, видите, у нас одни женщины, может быть, вы нам поможете найти кого-нибудь, мы ведь здесь никого не знаем».
Так или примерно так должен проходить разговор. Никакой категоричности, никакой «упертости», доброжелательный, спокойный тон. Тогда можно рассчитывать на успех.
Важно помнить, что никакие причины (узкий коридор, крутые лестницы и т.д.) не могут быть оправданием нарушения порядка госпитализации, особенно когда необходимы носилки. Понимая это, грамотный врач или фельдшер всегда найдет выход: стул, одеяло и т. д.
Вот еще одна ситуация: при транспортировке на носилках с какого-нибудь этажа у родственников (окружающих) может возникнуть недоумение, почему больного несут «ногами вперед», ведь он еще живой? В таком случае врач или любой член бригады должен спокойно, тактично объяснить, что это не «ногами вперед», а «ногами вниз». Потому что если выносить головой вперед, то на лестнице он окажется головой вниз, что небезопасно для тяжелого больного. Именно поэтому «ногами вниз», а не ногами вперед.
Но вот больной помещен в машину. Он может быть один, может быть с родственниками или сослуживцами. Больной переживает случившееся. Согласитесь, что всякие посторонние разговоры справедливо будут восприняты как неуважение к его состоянию. Конечно, никто не требует, чтобы члены бригады сопровождали больного со скорбными лицами. Однако всякие разговоры о вещах, не имеющих отношения к «данной теме», будут справедливо истолкованы негативно. В результате героическая работа, проведенная на вызове, у постели больного вами, вашими коллегами может быть нивелирована. Нужно научиться сопереживать!
Но вот на вас «набросились» с потоком претензий, к которым вы не имеете никакого отношения. Начать сразу «защищаться», когда больной или родственники еще разгорячены? Эта энергия невольно передастся вам (эффект зеркальности), вы ввяжетесь в конфликт, и не исключено, что от него и пострадаете. Как же быть? Есть такой прием. Попросите суть претензии (прекрасно понимая, что она не к вам) изложить еще раз, объяснив это тем, что вы чего-то не поняли. (Только не перебивайте больного, дайте ему высказаться. Потраченное на это время окупится предотвращением конфликта, может быть, даже жалобы, на разбор которой потом потребуется гораздо больше времени и не одного, а нескольких человек. Эту ситуацию не забудьте отразить в карте вызова).
Вы заметите, что эмоций будет уже меньше. В крайнем случае можно попросить еще раз повторить уже какую-то часть всей претензии. Разговор будет совсем спокойным. Вы дали больному возможность «выпустить пар». Это только один из способов избежать конфликта. Есть народная мудрость: «Из двух спорящих виноват тот, кто умнее». А поскольку вы, естественно, считаете себя умнее, вот и постарайтесь сделать так, чтобы пожар не разгорелся.
Постарайтесь, чтобы члены вашей бригады не принимали участия в этом поединке. Вам так будет легче. Вот вам и ответ на вопрос: «Можно ли обижаться на больного человека?» Простите его! Он ведь больной. А свои амбиции оставьте «на потом».
Оказание экстренной медицинской помощи на догоспитальном этапе подразумевает лечебные мероприятия не только на месте, но и при транспортировке больных (пострадавших) в стационар. Эти особенности, в отличие от условий стационара, требуют дополнительного внимания к морально-правовым проблемам. Вот эти особенности.
• Экстремальность ситуации требует неотложных действий, часто выполняемых без должной диагностики (дефицит времени).
• Больные находятся иногда в крайне тяжелом, критическом состоянии, требующем проведения немедленной реанимации.
• Психологический контакт между медицинским работником и больным бывает затруднен или отсутствует из-за тяжести состояния, неадекватного сознания, болей, судорог и. т.д.
• Оказание помощи нередко проводится в присутствии родственников, соседей или просто любопытных.
• Условия оказания помощи могут быть примитивными (помещение, теснота, недостаточное освещение, недостаток помощников или вообще их отсутствие и. т. д.).
• Характер патологии может быть самым разнообразным (терапия, травма, гинекология, педиатрия и. т. д.).
Перечисленные особенности работы в неотложной медицине создают особые этические и юридические проблемы, которые можно разделить на две основные группы:
• Вследствие специфики условий оказания экстренной помощи, а также из-за недостаточного знакомства медицинских работников с данной проблемой часто нарушаются права больных.
• Ошибки при оказании экстренной помощи могут происходить главным образом из-за экстремальности ситуации, иногда из-за преступной неосторожности.
Проблемы взаимоотношения медицинского работника и пациента могут строиться по двум линиям. Одна из них – это этико-деонтологическая, когда речь идет просто об отношениях двух людей, которые регулируются морально-этическими рамками, нормами. Вторая линия – юридическая. Об этом сказано в концепции информированного добровольного согласия (ИДС). Наиболее частые причины нарушения прав больных при оказании экстренной помощи: 1) отсутствие психологического контакта с больным (пострадавшим) и 2) экстремальность ситуации. Иногда первое может зависеть от второго, а чаще оба фактора действуют одновременно, что может приводить к их взаимоусилению. К сожалению, приходится сталкиваться и с еще одним фактором: 3) незнание медицинским работником прав больного.
Когда у одного мудреца спросили, у кого он учился благовоспитанности, тот ответил: «У неблаговоспитанных. Я избегал делать то, что делают они». И, наконец, прекрасная мысль французского энциклопедиста Дени Дидро: «Недостаточно сделать добро, надо делать его красиво».
1. Основные понятия и определения в неотложной медицине
Догоспитальный этапоказания медицинской помощи – этап оказания медицинской помощи вне лечебного учреждения стационарного типа.
Служба скорой медицинской помощи– государственные учреждения здравоохранения, станции (отделения) «Cкорой медицинской помощи» (СМП), оказывающие экстренную медицинскую помощь больным и пострадавшим на догоспитальном этапе силами выездных бригад «Cкорой медицинской помощи».
Экстренная (скорая) медицинская помощь– срочное устранение всех неотложных болезненных состояний, возникших непредвиденно, вызванных внешними или внутренними факторами, которые независимо от степени тяжести состояния больного требуют немедленной диагностической и лечебной деятельности.
состояние, угрожающее жизни больного– состояние здоровья, при котором имеется непосредственная угроза жизни. Требует комплекса неотложных мероприятий по восстановлению жизненно важных функций организма на месте оказания СМП и по пути следования на госпитализацию.
состояние, угрожающее здоровью больного– хроническое заболевание (как правило, у пожилых пациентов), не представляющее непосредственной угрозы для жизни, но чреватое возникновением угрожающего момента в ближайшее время.
Выездная бригада «Cкорой медицинской помощи»– врач или подготовленный к самостоятельной работе фельдшер, имеющие сертификаты, оказывающие экстренную медицинскую помощь больным и пострадавшим на месте вызова и в санитарном транспорте по пути следования в лечебно-профилактическое учреждение.
Стандарт «Cкорой медицинской помощи»– соответствующий уровню выездных бригад скорой медицинской помощи перечень минимально достаточных экстренных лечебных и диагностических мероприятий в типичных клинических ситуациях.
2. Положение о фельдшере
«сКОрОй МеДИцИнсКОй ПОМОщИ»
1.1. На должность фельдшера бригады «Скорой медицинской помощи» (СМП) назначается специалист со средним медицинским образованием по специальности «лечебное дело», имеющий диплом и соответствующий сертификат.
1.2. При выполнении обязанностей по оказанию СМП в составе фельдшерской бригады фельдшер является ответственным исполнителем всей работы, а в составе врачебной бригады действует под руководством врача.
1.3. Фельдшер выездной бригады СМП руководствуется в работе законодательством Российской Федерации, нормативными и методическими документами Министерства здравоохранения Российской Федерации, Уставом станции СМП, приказами и распоряжениями администрации станции (подстанции, отделения), настоящим положением.
1.4. Фельдшер выездной бригады СМП назначается на должность и увольняется в установленном законом порядке.
Фельдшер выездной бригады «Cкорой медицинской помощи» обязан:
2.1. Обеспечивать немедленный выезд бригады после получения вызова и прибытие ее на место происшествия в пределах установленного временного норматива в данной территории.
2.2. Оказывать скорую медицинскую помощь больным и пострадавшим на месте происшествия и во время транспортировки в стационары.
2.3. Вводить больным и пострадавшим лекарственные препараты по медицинским показаниям, осуществлять остановку кровотечения, проводить реанимационные мероприятия в соответствии с утвержденными отраслевыми нормами, правилами и стандартами для фельдшерского персонала по оказанию скорой медицинской помощи.
2.4. Уметь пользоваться имеющейся медицинской аппаратурой, владеть техникой наложения транспортных шин, повязок и методами проведения базовой сердечно-легочной реанимации.
2.5. Владеть техникой снятия электрокардиограмм.
2.6. Знать дислокацию лечебно-профилактических учреждений и районы обслуживания станции.
2.7. Обеспечивать переноску больного на носилках, в случае необходимости принять в ней участие (в условиях работы бригады переноска больного на носилках расценивается как вид медицинской помощи в комплексе лечебных мероприятий).
При транспортировке больного находиться рядом с ним, осуществляя оказание необходимой медицинской помощи.
2.8. При необходимости транспортировки больного в бессознательном состоянии или состоянии алкогольного опьянения произвести осмотр на предмет обнаружения документов, ценностей, денег с указанием в карте вызова, сдать их в приемное отделение стационара с отметкой в направлении под роспись дежурного персонала.
2.9.При оказании медицинской помощи в чрезвычайных ситуациях, в случаях повреждений насильственного характера действовать в установленном законом порядке.
2.10. Обеспечивать инфекционную безопасность (соблюдать правила санитарно-гигиенического и противоэпидемического режима). При выявлении у больного карантинной инфекции оказать ему необходимую медицинскую помощь, соблюдая меры предосторожности, и информировать старшего врача смены о клинико-эпидемиологических и паспортных данных больного.
2.11. Обеспечить правильное хранение, учет и списание лекарственных препаратов.
2.12. По окончании дежурства проверить состояние медицинской аппаратуры, транспортных шин, пополнить израсходованные в процессе работы лекарственные средства, кислород, закись азота.
2.13. Информировать администрацию станции СМП о всех чрезвычайных происшествиях, возникших в период выполнения вызова.
2.14. По требованию сотрудников Управления внутренних дел остановиться для оказания скорой медицинской помощи независимо от места нахождения больного (пострадавшего).
2.15. Вести утвержденную учетную и отчетную документацию.
2.16. В установленном порядке повышать свой профессиональный уровень, совершенствовать практические навыки.
Фельдшер выездной фельдшерской бригады «Cкорой медицинской помощи» имеет право:
3.1. Вызвать, в случае необходимости, на помощь врачебную бригаду «Cкорой медицинской помощи».
3.2. Вносить предложения по совершенствованию организации и оказания скорой медицинской помощи, улучшению условий труда медицинского персонала.
3.3. Повышать свою квалификацию по специальности не реже одного раза в пять лет. Проходить в установленном порядке аттестацию и переаттестацию.
3.4. Принимать участие в работе медицинских конференций, совещаний, семинаров, проводимых администрацией учреждения.
Фельдшер выездной бригады «Cкорой медицинской помощи» несет ответственность в установленном законодательством порядке:
4.1. За осуществляемую профессиональную деятельность в соответствии с утвержденными отраслевыми нормами, правилами и стандартами для фельдшерского персонала «Cкорой медицинской помощи».
4.2. За противоправные действия или бездействие, повлекшие за собой ущерб здоровью пациента или его смерть.
3. Положение о фельдшере (медицинской сестре) по приему и передаче вызовов станции (подстанции, отделения) СМП
1.1. На должность фельдшера (медицинской сестры) по приему и передаче вызовов станции (подстанции, отделения) «Cкорой медицинской помощи» назначается специалист со средним медицинским образованием по специальности «лечебное дело», «сестринское дело», имеющий диплом и соответствующий сертификат.
1.2. Дежурный фельдшер (медицинская сестра) по приему и передаче вызовов находится в непосредственном подчинении старшего врача смены. Руководствуется в работе инструкциями по службе, приказами и распоряжениями администрации станции (подстанции, отделения) СМП, настоящим положением.
1.3. Фельдшер (медицинская сестра) по приему и передаче вызовов станции (подстанции, отделения) СМП назначается на должность и увольняется в установленном законом порядке.
Фельдшер (медицинская сестра) по приему и передаче вызовов станции (подстанции, отделения) СМП обязан:
2.1. Осуществлять прием и своевременную передачу вызовов персоналу свободных выездных бригад. Не имеет права самостоятельного отказа в приеме вызова.
2.2. Осуществлять оперативное руководство всеми выездными бригадами в соответствии с территориально-зональным принципом обслуживания, в любое время смены знать местонахождение бригад.
2.3. Контролировать оперативность работы выездных бригад: время прибытия, время выполнения вызова.
2.4 Немедленно информировать администрацию учреждения обо всех чрезвычайных происшествиях.
2.5. Осуществлять связь с органами местной власти, Управлением внутренних дел, ГИБДД, пожарными частями и другими оперативными службами. Знать порядок действий при чрезвычайных ситуациях.
2.6. Информировать население в устной форме о местонахождении больных (пострадавших), которым оказана медицинская помощь.
2.7. Уметь пользоваться современными средствами связи и передачи информации, а также персональным компьютером.
2.8. Фельдшер (медицинская сестра) по приему и передаче вызовов станции (подстанции, отделения) обязан знать:
– дислокацию подстанций и учреждений здравоохранения;
– места нахождения потенциально опасных объектов;
– алгоритм приема вызовов.
Фельдшер (медицинская сестра) по приему и передаче вызовов станции (подстанции, отделения) «Cкорой медицинской помощи» имеет право:
3.1. Вносить предложения по совершенствованию работы скорой медицинской помощи.
3.2. Повышать квалификацию не реже одного раза в пять лет.
3.3. Проходить аттестацию (переаттестацию) на квалификационную категорию в установленном порядке.
Фельдшер (медицинская сестра) по приему и передаче вызовов станции (подстанции, отделения) «Cкорой медицинской помощи» несет ответственность в установленном законодательством порядке:
4.1. За осуществляемую профессиональную деятельность в пределах своей компетенции, самостоятельно принимаемые решения.
4.2. За разглашение сведений, являющихся врачебной тайной.
4. Основные виды нарушений нормативных положений медицинским персоналом СМП
Все виды указанных нарушений подразделяются на три группы.
Группа А. Нарушения морально-этических правил.
Группа Б. Нарушения юридических норм.
Группа В. Нарушения смешанного характера (морально-этические + юридические).
К группе А относятся:
нарушения элементарных норм культуры и профессионального поведения;
конфликтные взаимоотношения между работниками СМП;
обоюдная конфронтация между врачом (фельдшером) СМП и больным, спровоцированная: бригадой СМП или больным, его родственниками;
обоюдная конфронтация между работниками СМП и других лечебно-профилактических чреждений (ЛПУ), спровоцированная: медработниками СМП, медработниками ЛПУ;
некоторые виды ятрогений (лечебного и психологического характера).
К группе Б относятся:
сочетание указанных видов этико-деонтологических нарушений между собой, с дефектами лечебно-диагностического процесса (ЛДП) и (или) нарушениями юридического характера (различной степени тяжести).
При обращении за медицинской помощью и ее получении пациент имеет право на:
1) уважительное и гуманное отношение со стороны медицинского и обслуживающего персонала;
2) выбор врача, в том числе семейного (врача общей практики) и лечащего врача с учетом его согласия, а также выбор лечебно-профилактического учреждения в соответствии с договорами обязательного и добровольного медицинского страхования;
3) обследование, лечение и содержание в условиях, соответствующих санитарно-гигиеническим требованиям;
4) проведение по его просьбе консилиума и консультаций других специалистов;
5) облегчение боли, связанной с заболеванием и (или) медицинским вмешательством, доступными способами и средствами;
6) сохранение в тайне информации о факте обращения за медицинской помощью, о состоянии здоровья, диагнозе и
жиных сведений, полученных при его обследовании и лечении;
7) информированное добровольное согласие на медицинское вмешательство;
8) отказ от медицинского вмешательства;
9) получение информации о своих правах и обязанностях и состоянии здоровья, а также выбор лиц, которым в интересах пациента может быть передана информация о состоянии его здоровья;
10) получение медицинских и иных услуг в рамках программ добровольного медицинского страхования;
11) возмещение ущерба в случае причинения вреда его здоровью при оказании медицинской помощи;
12) допуск к нему адвоката или иного законного представителя для защиты его прав;
13) допуск к нему священнослужителя, а в больничном учреждении на предоставление условий для отправления религиозных обрядов, в том числе на предоставление отдельного помещения, если это не нарушает внутренний распорядок больничного учреждения.
Кроме прав, пациент имеет обязанности:
1) проявлять в общении с медицинским персоналом уважение;
2) сообщать врачу всю информацию, необходимую для постановки диагноза и лечения;
3) после произведения согласия на медицинское вмешательство – неукоснительно выполнять все предписания;
4) соблюдать правила внутреннего распорядка ЛПУ;
5) сотрудничать с врачом при оказании медицинской помощи;
6) немедленно информировать врача об изменениях своего здоровья;
7) немедленно обращаться к врачу при подозрении на наличие заболевания, представляющего опасность для массового распространения;
8) не предпринимать действий, способных нарушить права других пациентов.
5. Виды ответственности медицинских работников
Административная ответственность – вид юридической ответственности за административный проступок (правонарушение), расцениваемый не столь строго, как это делает Уголовный кодекс.
Дисциплинарная ответственность – форма воздействия на нарушителей трудовой дисциплины в виде дисциплинарных взысканий: замечание, выговор, увольнение по соответствующему основанию.
Гражданская, или гражданско-правовая, ответственность – вид юридической ответственности, при которой к правонарушителю применяются меры воздействия, установленные законом или договором.
Уголовная ответственность – это вид ответственности, который регулируется Уголовным кодексом (УК).
6. Причины, приводящие к на
На месте происшествия участнику оказания первой помощи следует оценить безопасность для себя, пострадавшего (пострадавших) и окружающих. После этого следует устранить угрожающие факторы или минимизировать риск собственного повреждения, риск для пострадавшего (пострадавших) и окружающих.
Далее необходимо проверить наличие сознания у пострадавшего. Для проверки сознания необходимо аккуратно потормошить пострадавшего за плечи и громко спросить: «Что с Вами? Нужна ли Вам помощь?» (рисунок 17). Человек, находящийся в бессознательном состоянии, не сможет отреагировать и ответить на эти вопросы.
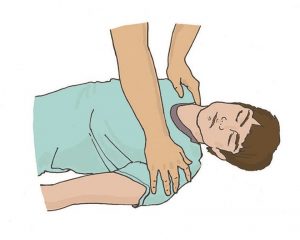
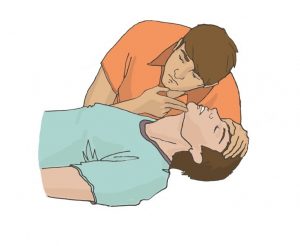
При отсутствии признаков сознания следует определить наличие дыхания у пострадавшего. Для этого необходимо восстановить проходимость дыхательных путей у пострадавшего: одну руку положить на лоб пострадавшего, двумя пальцами другой взять за подбородок, запрокинуть голову, поднять подбородок и нижнюю челюсть. При подозрении на травму шейного отдела позвоночника запрокидывание следует выполнять максимально аккуратно и щадяще. Для проверки дыхания следует наклониться щекой и ухом ко рту и носу
пострадавшего (рисунок 18) и в течение 10 сек. попытаться услышать его дыхание, почувствовать выдыхаемый воздух на своей щеке и увидеть движения грудной клетки у пострадавшего. При отсутствии дыхания грудная клетка пострадавшего останется неподвижной, звуков его дыхания не будет слышно, выдыхаемый воздух изо рта и носа не будет ощущаться щекой. Отсутствие дыхания определяет необходимость вызова скорой медицинской помощи и проведения сердечно-легочной реанимации.
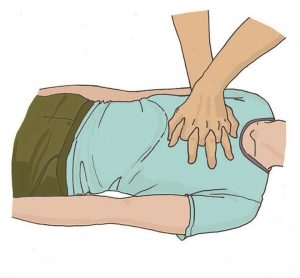
При отсутствии дыхания у пострадавшего участнику оказания первой помощи следует организовать вызов скорой медицинской помощи. Для этого надо громко позвать на помощь, обращаясь к конкретному человеку, находящемуся рядом с местом происшествия и дать ему соответствующие указание. Указания следует давать кратко, понятно, информативно: «Человек не дышит. Вызывайте «скорую». Сообщите мне, что вызвали».
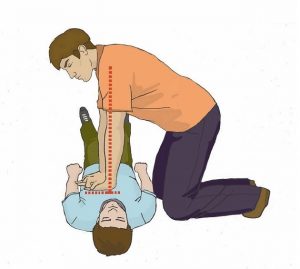
Одновременно с вызовом скорой медицинской помощи необходимо приступить к давлению руками на грудину пострадавшего, который должен располагаться лежа на спине на твердой ровной поверхности. При этом основание ладони одной руки участника оказания первой помощи помещается на середину грудной клетки пострадавшего, вторая рука помещается сверху первой, кисти рук берутся в замок (рисунок 21), руки выпрямляются в локтевых суставах, плечи участника оказания первой помощи располагаются над пострадавшим так, чтобы давление осуществлялось перпендикулярно плоскости грудины (рисунок 22).
Давление руками на грудину пострадавшего выполняется весом туловища участника оказания первой помощи на глубину 5-6 см с частотой 100-120 в минуту.
После 30 надавливаний руками на грудину пострадавшего необходимо осуществить искусственное дыхание методом «Рот-ко-рту» (рисунок 23). Для этого следует открыть дыхательные пути пострадавшего (запрокинуть голову, поднять подбородок), зажать его нос двумя пальцами, сделать два вдоха искусственного дыхания.
Вдохи искусственного дыхания выполняются следующим образом: необходимо сделать свой нормальный вдох, герметично обхватить своими губами рот пострадавшего и выполнить равномерный выдох в его дыхательные пути в течение 1 секунды, наблюдая за движением его грудной клетки. Ориентиром достаточного объема вдуваемого воздуха и эффективного вдоха искусственного дыхания является начало подъема грудной клетки, определяемое участником оказания первой помощи визуально. После этого, продолжая поддерживать
проходимость дыхательных путей, необходимо дать пострадавшему совершить пассивный выдох, после чего повторить вдох искусственного дыхания вышеописанным образом. На 2 вдоха искусственного дыхания должно быть потрачено не более 10 секунд. Не следует делать более двух попыток вдохов искусственного дыхания в перерывах между давлениями руками на грудину пострадавшего.
При этом рекомендуется использовать устройство для проведения искусственного дыхания из аптечки или укладки. В случае невозможности выполнения искусственного дыхания методом «Рот-ко-рту» (например, повреждение губ пострадавшего), производится искусственное дыхание методом «Рот-к-носу». При этом техника выполнения отличается тем, что участник оказания первой помощи закрывает рот пострадавшему при запрокидывании головы и обхватывает своими губами нос пострадавшего. Далее следует продолжить реанимационные мероприятия, чередуя 30 надавливаний на грудину с 2-мя вдохами искусственного дыхания.
 ЮИД России РФ
ЮИД России РФ